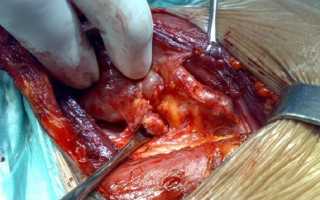
Ещё совсем недавно о первичном гиперпаратиреозе (ПГПТ) знали не так много и относили его к редким заболеваниям эндокринной системы организма человека, которое было обусловлено нарушением фосфорно-кальциевого обмена, поражением костной системы и развитием мочекаменной болезни.
После внедрения в практику лабораторной диагностики общего и ионизированного кальция представления о данной патологии несколько изменились.Теперь ПГПТ стали относить к распространённым заболеваниям эндокринной системы.
Статистика
Распространённость заболевания находится в пределах от 3,2 до 7,8 случаев на 100 тысяч населения. Мужчины и женщины болеют в молодом возрасте с одинаковой частотой, однако с возрастом женщины болеют данной патологией намного чаще мужчин.
ПГПТ встречается во всех группах населения, но его преобладание отмечено у людей старшего возраста, точнее у людей в возрасте от 55 лет.
Мнение врача:
Диагностика и лечение первичного гиперпаратиреоза требует комплексного подхода и высокой квалификации специалистов. Врачи отмечают, что для точной диагностики необходимо проведение биохимических анализов крови, ультразвукового и радиоизотопного исследования паращитовидных желез. Лечение первичного гиперпаратиреоза включает в себя хирургическое вмешательство при выраженной форме заболевания, а также медикаментозную терапию. Врачи рекомендуют пациентам с первичным гиперпаратиреозом обратиться к эндокринологу для своевременного выявления и эффективного лечения данного заболевания.

Как диагностировать первичный
гиперпаратиреоз?
Чаще всего, в 85% случае, ПГПТ возникает вследствие развития аденомы одной из четырёх паращитовидных желез (ПЩЖ). В остальных случаях происходит гиперплазия ПЩЖ или же множественные аденомы.
Определяют наличие опухоли при помощи ультразвуковой методики. Исследование точно в 95%, но если железа весит менее 0,5 г, точность метода снижается до 30%. В таком случае применяется сцинтиграфия. Метод чувствителен в различных случаях от 75 до 100%. При сцинтигграфии аденома, также не всегда выявляется. В таких ситуациях прибегают к компьютерной томографии органов головы и шеи.
Лабораторные методики исследования ПЩЖ
В качестве маркёров нарушения функции паращитовидных желез используются следующие показатели анализа мочи:
- уровень паратгормона;
- уровень ионизированного и свободного кальция;
- уровень щелочной фосфатазы и креатинина;
- уровень фосфора, кальция в суточной моче;
- уровень витамина Д.
Осложнения ПГПТ и их патогенез
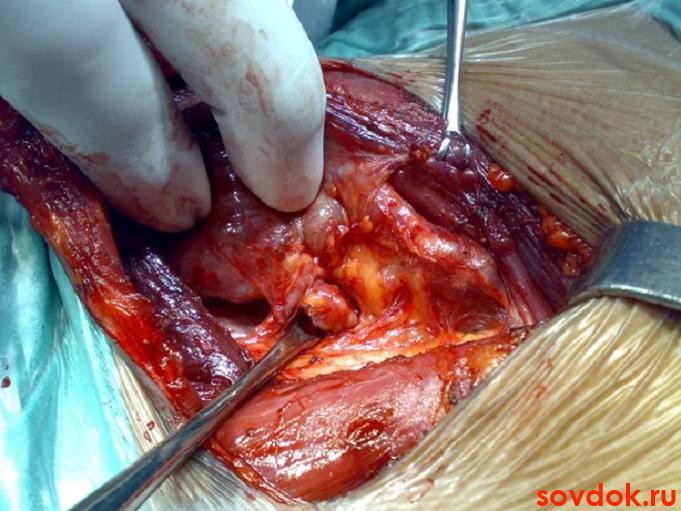
Чаще всего при данной патологии поражаются костно-мышечная система, желудочно-кишечный тракт (ЖКТ), мочевыделительная система.Кроме того, нередки сердечно-сосудистые заболевания.
При поражении мышц и костей развиваются признаки характерные для остеопороза: изменение минеральной плотности костной ткани (МПКТ) и формирование вторичного остеопороза.
Паратгормон влияет на кость разрушающе, то есть происходит стимуляция остеокластов, которые приводят к деструктуризации кости. В результате происходит преобладание процессов дегенеративных над созидательными, что и приводит к развитию остеопороза.
Опосредованно паратгормон воздействует и на почечные канальцы, снижая реабсорбцию (обратное всасывание) фосфора, что приводит к увеличению выделения его с мочой и снижению его уровня в плазме крови.
Остеопаретические изменения варьируют от лёгких по тяжести до тяжёлых, что проявляется лёгкой деформацией костей или же полным расплавлением тел позвонков и других костных структур.
В связи с этими процессами пациенты начинают жаловаться на появляющиеся боли в костях, слабость мышц, замедление роста ребёнка во время болезни.
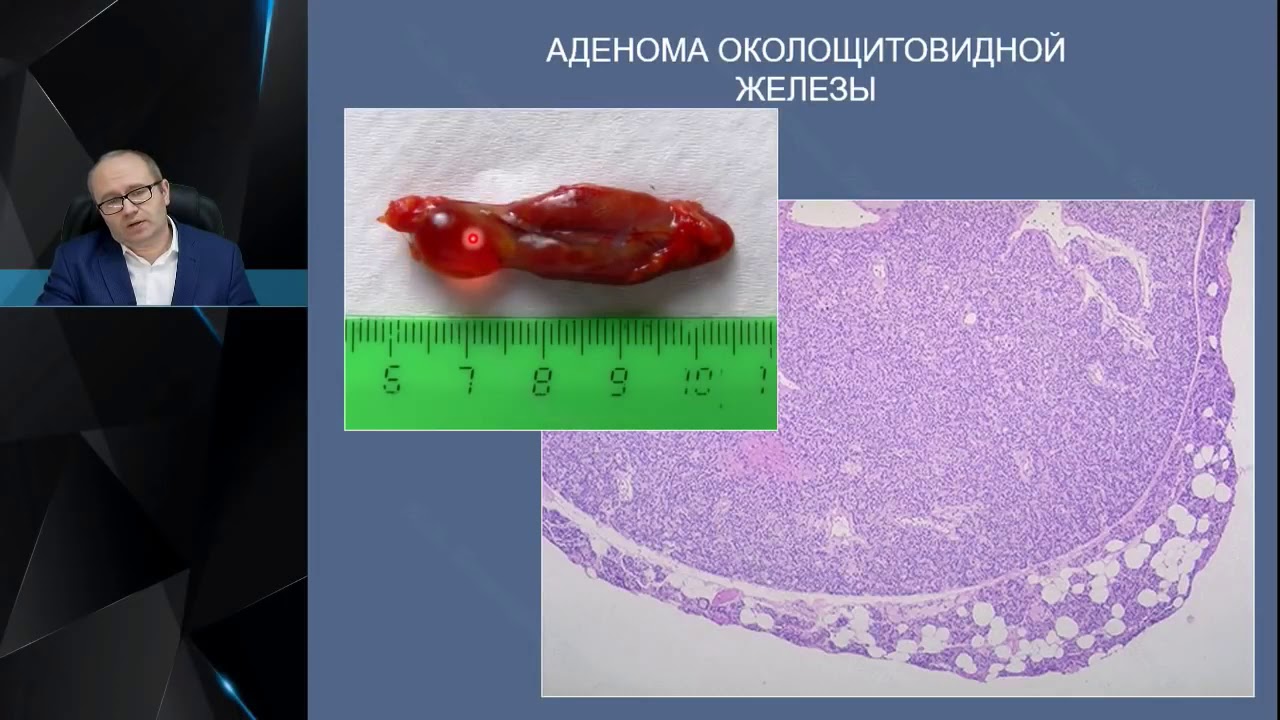
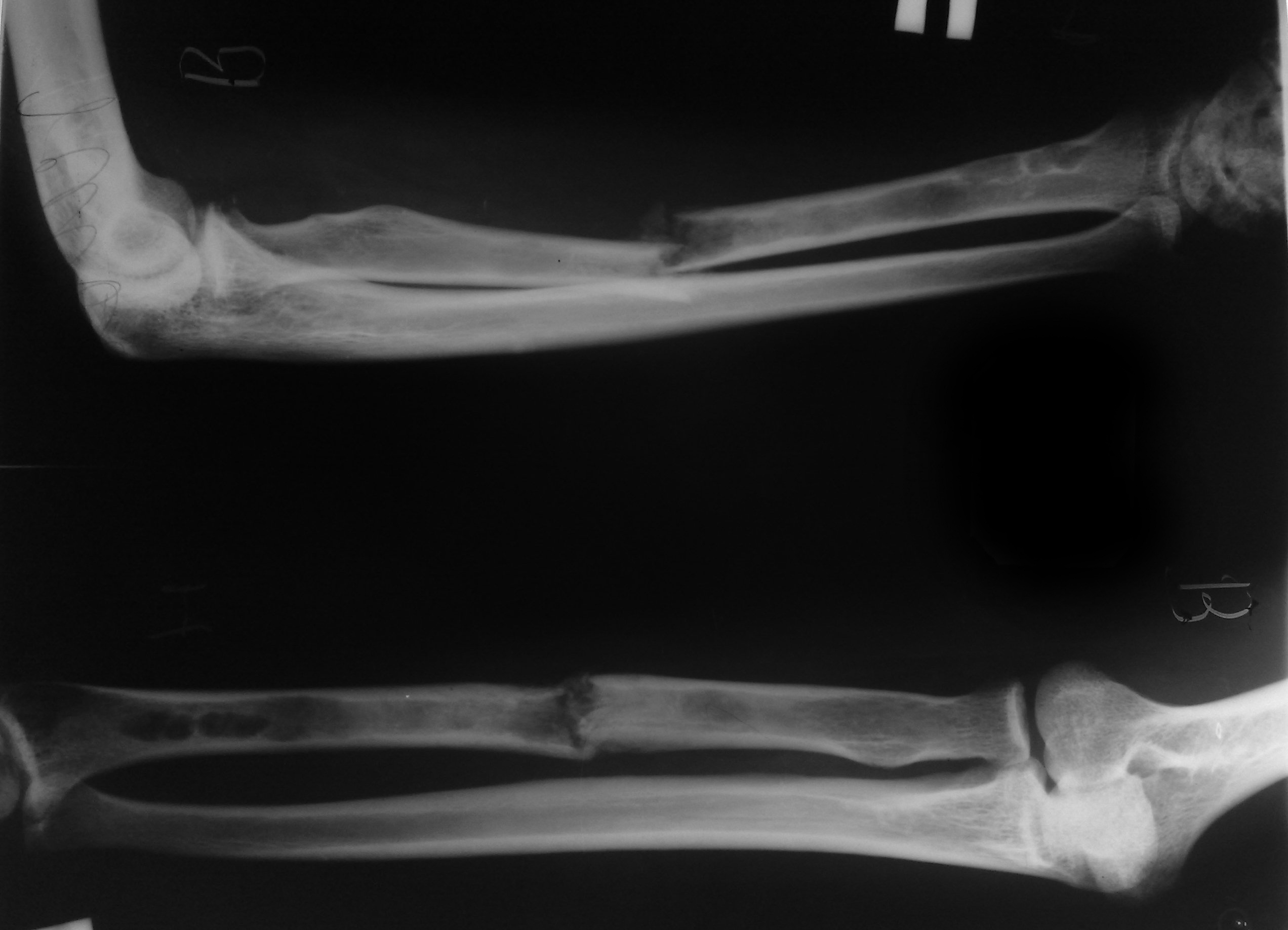
Рентгеновская диагностика костных осложнений первичного
гиперпаратиреоза
Точной методикой диагностики костных осложнений ПГПТ является двухэнергетическая рентгеновская абсорбциметрия дистальной части лучевой кости. Диагностика плотности кости проводится именно в этой области потому, что снижение МПКТ здесь более значимое.
В процессе рентген-диагностики при тяжёлых формах заболевания можно выявить:
- кистозно-фиброзную остеодистрофию;
- субпериостальную резорбцию костной ткани.
Висцеральные осложнения на фоне ПГПТ возникают из-за наличия гиперкальциемии, которая впоследствии приводит к нефрокальцинозу, а это состояние в свою очередь ведёт к почечной недостаточности.
Почти у 60% пациентов с ПГПТ встречается мочекаменная болезнь (МКБ).Если камни в почках обнаружены, аденому паращитовидной железы обязательно нужно удалять, и никаких других вариантов лечения нет. Оперативное лечение не избавляет от возможного рецидива МКБ, который может развиться на протяжении 10 лет. Именно поэтому всем пациентам с ПГПТ проводят УЗИ почек и определяют скорость клубочковой фильтрации.
Осложнения со стороны сердца и сосудов
Одним из самых распространённых осложнений со стороны сосудов является артериальная гипертензия (АГ). Её распространённость у пациентов с ПГПТ составляет от 15 до 50%. Если ПГПТ протекает в тяжёлой форме артерии и клапаны сердца ещё и кальцифицируются, развивается гипертрофия левого желудочка.

Осложнения со стороны ЖКТ
Поражение ЖКТ связано с гиперкальциемией напрямую. Это состояние способствует повышению выработки соляной кислоты и гастрина. У половины пациентов отмечено появление пептических желудочных язв, а также язв двенадцатиперстной кишки. Язвенная болезнь у пациентов с ПГПТ проявляется тошнотой, рвотой, болью в эпигастрии, стремительным похудением вплоть до анорексии. Желудочно-кишечные осложнения выявляют при помощи эндоскопических методов исследования.
Опыт других людей
Диагностика и лечение первичного гиперпаратиреоза вызывают много положительных отзывов. Люди отмечают, что современные методы диагностики позволяют быстро и точно выявить это заболевание. Комплексное лечение, включающее медикаментозную терапию и хирургическое вмешательство, позволяет добиться стабильной ремиссии. Пациенты отмечают, что благодаря своевременному обращению к врачу и компетентному лечению они смогли вернуться к полноценной жизни.
Тактика лечения и ведения больных с ПГПТ
Первичный
гиперпаратиреозподразделяется на две формы: манифестную и мягкую. Мягкая же включает в себя малосимптомную и асимптомную субформы.
Мягкая форма
Диагностировать мягкую форму можно следующим образом:
- при превышении уровня кальция в крови верхней границы нормы не более чем на 0,25 ммоль/л или же при нормокальциемии;
- отсутствие симптомов повреждения внутренних органов;
- по снижению плотности кости;
- нет данных в анамнезе на спонтанные патологические переломы.
Патологический перелом
Число пациентов с мягкой формой на сегодняшний день возросло до 80% от общего количества заболевших.
При нормокальциемической форме у 40% пациентов отмечалось увеличение кальция в моче, развитие МКБ и снижалась плотность кости с одновременным учащением низкотравматичных переломов.
Лечение пациентов с малосимптомной формой, у которых не было эпизодов переломов в анамнезе, обычно медикаментозное консервативное.
Больным назначается диета с пониженным содержанием кальция (800-1000 мг в сутки). При этом требуется увеличение потребления жидкости в сутки до 2 литров. Если наблюдается снижение минеральной плотности кости, назначают препараты фосфора.
Активное наблюдение должно проводиться регулярно и в схему входят определение уровня:
- паратгормона;
- кальция;
- креатинина;
- экскреция кальция с мочой.
Ежегодно должно проводиться УЗИ почек и денситометрия (определение плотности кости).
В лечении используется деносумаб, который показал себя в исследованиях, как эффективный ингибитор образования остеокластов.
Манифестная форма
Диагностируется манифестная форма на основании следующих критериев:
- уровень кальция в крови превышает верхнюю границу нормы боле. чем на 0,25 ммоль/л;
- имеются различные виды осложнений: костные, висцеральные, смешанные.
Если уровень кальция в крови превышает 3 ммоль/л у пациента может развиться психотическое состояние. Гиперкальциемический криз развивается при цифрах кальция в крови 3,5-4,0 ммоль/л, причём данное состояние чревато летальным исходом в половине случаев.
Манифестная форма лечится оперативно. После операции возникает стойкая или преходящая гипокальциемия, поэтому пациентам необходимо принимать препараты витамина Д и кальция.
Есть состояния, когда манифестная форма ведётся консервативно. Это:
- рецидивирующий
гиперпаратиреоз; - атипично расположенная аденома паращитовидной железы;
- тяжёлые сопутствующие заболевания, при которых противопоказана операция;
- нерадикально проведенная операция;
- нет возможности визуализации аденомы на сцинтиграфии и при других методах исследования.
Пациенты наблюдаются активным методом. Диагностические инструментальные исследования проводятся раз в год.
Из лекарственных средств назначается аллостерический модулятор кальцийчувствительного рецептора — цинакальцет. Дозировка препарата контролируется анализами крови на содержание общего и ионизированного кальция, фосфора и магния.
ПГПТ и множественные эндокринные неоплазии (МЭН-синдром)
Иногда ПГПТ может быть частью МЭН-синдрома, который чаще всего имеет аутосомно-доминантное происхождение, то есть основную роль в появлении данной патологии играет наследственность.При МЭН-синдроме возникают опухоли многих эндокринных органов.
ПГПТ — это тяжёлая инвалидизирующая патология. Появления осложнения можно избежать путём ранней диагностики болезни и оперативного удаления опухоли паращитовидных желёз. Однако некоторых пациентов прооперировать не представляется возможным по ряду причин, которые описаны выше.
Вопрос-ответ
Как лечить первичный гиперпаратиреоз?
Наиболее эффективным методом лечения первичного гиперпаратиреоза является операция по удалению паращитовидных желез. После операции удаленные околощитовидные железы отправляются на патогистологическое исследование. Если в них обнаруживается рак, то пациенту назначается дополнительное лечение, в частности, радиотерапия.
Как диагностировать гиперпаратиреоз?
Гиперпаратиреоз часто диагностируется с помощью обычных анализов крови до появления симптомов. Симптомы в основном вызваны повреждением органов из-за высокого уровня кальция в крови или потерей кальция из костей. Симптомы могут включать: боль или болезненность в костях.
Каковы результаты лабораторных исследований при первичном гиперпаратиреозе?
Тестирование уровня интактного паратиреоидного гормона является основой диагностики. Повышенный уровень интактного паратиреоидного гормона с повышенным уровнем ионизированного сывороточного кальция является диагностическим признаком первичного гиперпаратиреоза. Для исключения FHH необходимо 24-часовое измерение уровня кальция в моче.
Какие анализы надо сдать при гиперпаратиреозе?
При гиперпаратиреозе рекомендуется сдать анализы на уровень паратиреоидного гормона (ПТГ), кальция в сыворотке крови, фосфора, а также витамин D. Дополнительно могут быть полезны анализы на уровень альбумина и щелочной фосфатазы для оценки состояния костной ткани.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям щитовидной железы или паращитовидных желез. Раннее выявление гиперпаратиреоза может значительно улучшить прогноз и облегчить лечение.
СОВЕТ №2
Обратите внимание на симптомы, такие как усталость, слабость, частые мочеиспускания и боли в костях. Если вы заметили у себя эти признаки, не откладывайте визит к врачу для диагностики и возможного обследования на гиперпаратиреоз.
СОВЕТ №3
Следите за уровнем кальция и витамина D в вашем организме. Правильное питание и, при необходимости, добавки могут помочь поддерживать баланс минералов и снизить риск развития осложнений, связанных с гиперпаратиреозом.
СОВЕТ №4
Обсуждайте с врачом все доступные варианты лечения, включая хирургическое вмешательство и медикаментозную терапию. Индивидуальный подход к лечению поможет выбрать наиболее эффективный метод в зависимости от вашей ситуации.