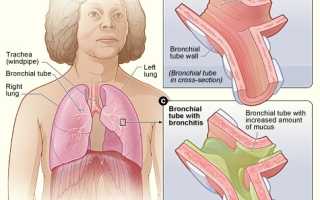
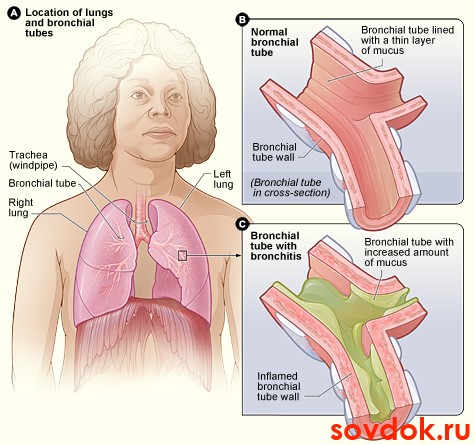
Одним из самых распространённых детских заболеваний в работе врача-педиатра являются бронхиты. Количество пациентов с банальными проявлениями ОРИ растёт, несмотря на то, что современная медицина объективно считается хорошо оснащённой. В 2008 году приняли новую классификацию бронхолегочных заболеваний у пациентов детского возраста. В ней были определены критерии диагностики, варианты клинического течения, характер течения у детей.
Таким образом, данный документ определяет бронхит, как воспаление бронхов аллергической, инфекционной, физико-химической и иной этиологии. Формы бронхита разделяют на простую, острый бронхиолит, рецидивирующий бронхит и хронический.
Этиологические факторы
Возрастной ценз играет немаловажную роль в структуре вирусной этиологии. Практически все дети всех возрастов заражаются вирусами парагриппа, риновирусами, аденовирусами, вирусом гриппа. Для этих микробов имеет значение скученность людей. В раннем возрасте чаще вызывает бронхиты РС-вирус. Это скорее всего бывает связано с особенностями анатомического строения оболочки маленьких детей. Сезонность инвазии данным вирусом осенне-зимний период.
Острый бронхит у детейноворожденных и малышей первых трёх месяцев жизни развивается на фоне инвазии энтеровирусом, цитомегаловирусом, вирусом герпеса. Вирусы оказывают отрицательное воздействие на слизистую оболочку и, к примеру, РС-вирус приводит к гиперплазии эпителия, что вызывает развитие острого бронхиолита и обструктивного бронхита с нарушением дыхания, а цитомегаловирус, вирус парагриппа приводят к отторжению эпителиальных слоёв. При инвазии аденовируса происходит обильное выделение секрета, что может осложняться ателектазами лёгких и формированию обструктивного компонента дыхательного тракта.
Второе место в формировании острого и рецидивирующего бронхита занимает бактериальная флора и смешанная, ассоциированная вирусно-бактериальная, а при стадировании хронического бронхита такой комбинации микроорганизмов отдано первое место.
Внебольничные формы вызываются гемофильной палочкой и моракселлой катаралис, чуть реже эту нишу занимают стрептококки. Стафилококки редки и составляют около 5% от всех микробов, вызывающих бронхиты.
На сегодняшний день возросла доля внутриклеточных бактерий в формировании патологического состояния. Этими бактериями являются хламидии, легионеллы и микоплазмы, так называемая атипичная флора. Эту флору довольно тяжело лечить обычными антибактериальными средствами, посему приходится прибегать к более тяжёлым антимикробным препаратам, иначе недолеченность может привести к повторному развитию процесса.
Внутрибольничные острые бронхиты чаще имеют этиологию грамотрицательных микробов – синегнойная палочка, клебсиелла. Кроме того, присутствуют нередко и стафилококки, а у новорожденных уреаплазмы.
Хронические бронхиты могут быть и грибковой природы (грибы рода Aspergillus, Candida).
Аллергическая этиология бронхитов возникает из-за воздействия химических агентов, пыли, газов, дыма, низких температур воздуха. Реакции слизистой оболочки могут быть самым разнообразными – от сухости и гиперсекреции до отёка слизистой оболочки с нарушением дыхания и асфиксией.
Мнение врача:
Детские бронхиты требуют внимательного и комплексного подхода к лечению. Врачи рекомендуют использовать не только лекарства, но и проводить регулярные процедуры по очищению дыхательных путей. Важно обеспечить ребенку комфортные условия для выздоровления, включая влажное и чистое воздухообменное пространство. При появлении симптомов бронхита необходимо обратиться к врачу для назначения компетентного лечения и предотвращения возможных осложнений.
Формы бронхита
- Острый простой бронхит встречается наиболее часто при банальной инфекции респираторного тракта. В основе его лежит воспалительный процесс в слизистой оболочке бронхов, что приводит к отёку и гиперсекреции слизи. При этом клинические проявления довольно характерны: интоксикация умеренной степени с повышением температуры тела до субфебрильных цифр и кашлем, который сначала сухой, а затем сменяется на продуктивный. При аускультации в лёгких сухие и влажные хрипы, в крови изменения соответствуют этиологическому фактору, приведшему к заболеванию. На рентгенограмме каких-либо очаговых теней не выявляется.
Острый обструктивный бронхит, когда появляется экспираторная одышка, шумное дыхание. В лёгких жёсткое дыхание и хрипы сухие и влажные. Чаще он встречается у детей первых четырёх лет. Обструкция обуславливается гиперплазией слизистой бронхиальной стенки, гиперпродукцией вязкой мокроты, отёком слизистой, бронхоспазмом. Все эти факторы вызывают нарушение очищения бронхов, что и ведёт к развитию обструкции.
Острый бронхиолит ещё одна форма острого бронхита. Здесь происходит воспалительное повреждение нижних дыхательных отделов — мелких бронхов и бронхиол. Эта форма возникает в большинстве своём у детей до года. Обструкция при этом очень тяжела и опасна, так как развивается на уровне мелких бронхов. Гиперсекреция и отёк приводят к одышке, затруднённому дыханию и общее состояние ребёнка серьёзно страдает. Параллельно с таким патогенетическим вариантом развития может развиться ещё и другой – аутоиммунный, который усугубляет течение острого бронхиолита у детей от 2 до 5 лет. Именно иммунный компонент в этом случае создаёт бронхоспазм, отёк и гиперсекрецию слизи. Процесс протекает намного тяжелее, чем иные формы бронхита. Пациенты с подобными формами заболевания нуждаются в госпитализации из-за возможности развития летального исхода. Таковы особенности и
симптомы острого бронхита. - Рецидивирующий бронхит – эпизоды данного заболевания длятся долго и появляются в течение 2-3 раз на протяжении года. Термин рецидивирующий, в общем-то, не имеет под собой твёрдой почвы, потому как рецидивирование обуславливается особенностями пациента, а не бронхита.
- Хронический бронхит у детей регистрируется только после исключения иных патологических состояний – муковисцидоз, хронические заболевания лёгких иного характера, первичная цилиарная дискинезия. Хронический бронхит – это хроническое воспаление бронхов распространённого характера, которое проявляется продуктивным кашлем, влажными разнокалиберными хрипами в лёгких, но при условии, если было не менее 2-3 обострений в год на протяжении 2 лет.
При любой форме бронхита наблюдается нарушение очистки бронхиального дерева от избыточно образующейся мокроты, что приводит к вторичному инфицированию, хронизации процесса, частым обострениям. А компенсаторным механизмом пытающимся восстановить здоровое функционирование бронхов является кашель.
Опыт других людей
Детские бронхиты вызывают большое беспокойство у родителей, но правильное лечение может облегчить их страдания. Многие родители отмечают, что важно обращаться к врачу при первых признаках заболевания, чтобы избежать осложнений. Они также подчеркивают, что следование рекомендациям врача и применение предписанных лекарств способствуют быстрому выздоровлению. Кроме того, многие родители делятся опытом использования нетрадиционных методов, таких как ароматерапия и горчичники, в сочетании с основным лечением.

Лечение острого бронхита
В первую очередь необходимо устранить инфекционный агент и улучшить очистительную способность бронхиального дерева. Этиотропная терапия направляется на возбудителя, и её характер зависит от того, какой микроб вызвал развитие заболевания. Если возбудитель вирусной этиологии применяются препараты, воздействующие на выработку интерферонов – противовирусных веществ организма. Антибиотики в таком случае применяются только при попадании бактериальной инфекции. Для назначения антибактериальных препаратов существуют определённые критерии. Это:
- лихорадка в течение 3-4 суток;
- дыхательная недостаточность;
- очаговые изменения в лёгких при объективном обследовании и на рентгенограмме;
- бактериальные изменения в общем анализе крови.

Кроме антибиотиков при бронхообструкции применяют бронходилятаторы – бета-2-агонисты (сальбутамол), метилксантины (эуфиллин). При развитии бронхоспазма используются также глюкокортикоидные препараты (у детей раннего возраста используются ингаляционные формы) или комбинированные, в которые входят бронходилятатор и гормон.
Для улучшения отхаркивания и отделения мокроты используют отхаркивающие средства ( амброксол, лазолван) и муколитики (ацетилцистеин, карбоцистеин и др.). Для отхаркивания применяются и средства фитолечения – тимьян, термопсис, первоцвет, солодка, алтей, эфирные масла и т.д. Активными веществами природных лекарств являются алкалоиды и сапонины, способствующие наполнению слизи жидкостью. Есть также вещества. Обладающие резорбтивным действием, которые разжижают мокроту путём усиления секреции.
В педиатрической практике растительные препараты можно использовать только те, что изготовлены в заводских условиях, так как при самовольном использовании их можно не вылечить ребёнка. А наоборот привести к неприятным и нежелательным последствиям.
Вопрос-ответ

Что хорошо помогает при бронхите у детей?
Ингаляции при помощи компрессорного небулайзера – это самое лучшее средство, чтобы вылечить бронхит у ребенка. Грудным детям грамотные педиатры рекомендуют добавлять 6 – 8 капель раствора беродуала в ингаляционную камеру для расширения дыхательных путей и улучшения откашливания.
Что эффективно помогает от бронхита?
Эффективное лечение бронхита включает в себя обильное питье для разжижения мокроты, ингаляции с физиологическим раствором или бронхолитиками, а также применение отхаркивающих средств. Важно также избегать курения и раздражителей, а в случае бактериальной инфекции могут потребоваться антибиотики. Консультация с врачом обязательна для назначения адекватного лечения.
Можно ли вылечить бронхит без антибиотиков у ребенка?
При лечении бронхита антибиотики обязательны. Без антибиотиков можно обойтись. Все зависит от этиологии заболевания. Если причина – вирусная инфекция, то вначале применяется противовирусная терапия. Если возникает бронхоспазм, то применяются бронхорасширяющие препараты.
Как определить, какой бронхит вирусный или бактериальный?
Основным признаком любой формы является кашель. Он может быть влажным или сухим. В последнем случае мокрота не отделяется, что более характерно для атипичного или вирусного бронхита. Если кашель влажный, с отделением зеленой мокроты — это признак бактериальной формы заболевания.
Советы
СОВЕТ №1
Регулярно проводите влажную уборку в помещении, где находится ребенок. Это поможет снизить уровень пыли и аллергенов, что особенно важно для детей, склонных к бронхитам.
СОВЕТ №2
Обратите внимание на климат в комнате. Поддерживайте оптимальную влажность воздуха (40-60%) и температуру (18-22°C), чтобы избежать пересушивания слизистых оболочек дыхательных путей.
СОВЕТ №3
Следите за состоянием иммунной системы ребенка. Обеспечьте ему полноценное питание, богатое витаминами и минералами, а также регулярные физические нагрузки на свежем воздухе для укрепления здоровья.
СОВЕТ №4
При первых признаках заболевания не занимайтесь самолечением. Обратитесь к врачу для диагностики и назначения адекватного лечения, чтобы избежать осложнений и хронических форм бронхита.