При неправильной продукции инсулина, то есть при его избыточном синтезе возникают состояния названные гиперинсулинемическими гипогликемиями (ГГ).
При этом ГГ могут быть двух типов:
- персистирующие (возникают при инсулиномах, врождённом гиперинсулинизме (ВГИ);
- транзиторные. Возникают они при развитии синдрома Видемана-Беквита, когда формируется затяжной неонатальный
гиперинсулинизм, диабетической фетопатии.
При ГИ происходит нарушение потребления и утилизации глюкозы, кетоновых тел и свободных жирных кислот.Таким образом, пациенты не могут получать энергию из глюкозы, которая является основным источником той самой энергии для многих органов и тканей. При этом значительно увеличивается риск развития неврологических нарушений.
Основной причиной персистирующих гипогликемий у детей считается ВГИ, который является наследственным заболеванием.
Статистика
ВГИ встречается достаточно часто и составляет 1 случай на 40-50 тысяч детей в общей популяции. В закрытых обществах, где существует высокий процент связей между близкими родственниками, частота ВГИ обычно составляет 1 на 25 тысяч.
Мнение врача:
Врожденный гиперинсулинизм — это редкое, но серьезное заболевание, которое требует комплексного подхода к диагностике и лечению. Врачи отмечают, что точная диагностика этого состояния играет решающую роль в успешном лечении. Современные методы обследования, такие как генетические тесты и образовательные методики, позволяют выявить врожденный гиперинсулинизм на ранних стадиях развития. Что касается лечения, то врачи подчеркивают важность индивидуального подхода к каждому пациенту, а также применение передовых методов хирургического и медикаментозного вмешательства. Такой комплексный подход позволяет добиться наилучших результатов в борьбе с этим заболеванием.
![Рыжкова Д.В. - ПЭТ с [18F]-ДОФА в диагностике врожденного гиперинсулинизма](https://i.ytimg.com/vi/JP0lw_U72jg/maxresdefault.jpg)
Этиология и формы ВГИ
На данный момент есть информация о 8 генах, участвующих в формировании ВГИ. В 60-70% случаев ВГИ выявляются молекулярно-генетические дефекты. Разделяют ВГИ по морфологическому критерию на две формы:
- диффузная — поражение захватывает все клетки поджелудочной железы (ПЖ), вырабатывающие инсулин;
- фокальная — поражается определённая область.
Фокальное поражение можно определить при помощи молекулярно-генетических методов.
Симптоматика и лечение
ВГИ имеет достаточно широкий спектр клинических проявлений. Нередки случаи бессимптомных гипогликемий. Такие состояния имеют достаточно мягкое и благоприятное течение, очень неплохо поддаются консервативной медикаментозной терапии. Однако у половины пациентов не получается купировать этот симптом. Этим больным проводится субтотальная панкреатэктомия, то есть полноценное и серьёзное хирургическое лечение. После операции у пациентов запускается инсулинзависимый сахарный диабет (ИЗСД).
Если ВГИ протекает в виде фокальной формы, резецируют только очаг. После операции человек поправляется и активность ПЖ функционально сохраняется в полном объёме.
Терапия тем эффективнее, чем раньше начата после выявления болезни. При поздней манифестации гипогликемии и низком уровне инсулина прогноз более благоприятный и таким пациентам обычно достаточно проведения консервативного лечения в отличие от пациентов с абсолютно противоположными проявлениями. Последним требуется хирургическое вмешательство.
Диагноз ВГИ ставится на основании уровня инсулина в плазме крови в момент снижения глюкозы.
Помимо данного критерия пользуются и другими:
- гипокетотический характер гипогликемии;
- высоки или нормальный уровень С-пептида на фоне снижения глюкозы в крови;
- гипергликемическая ответная реакция на введение глюкагона;
- потребность в высоких дозировках внутривенной глюкозы;
- снижение уровня аминокислот, отсутствие опухоли ПЖ по данным УЗИ и КТ.

Опыт других людей
Диагностика и лечение врожденного гиперинсулинизма вызывают много положительных отзывов. Люди отмечают профессионализм врачей и доступность современных методов диагностики. Благодаря своевременному выявлению заболевания и компетентному лечению, пациенты могут вести полноценную жизнь. Они высоко оценивают поддержку медицинского персонала и возможность получения квалифицированной помощи. Это дает им уверенность в будущем и надежду на выздоровление.
Дифференциальная диагностика
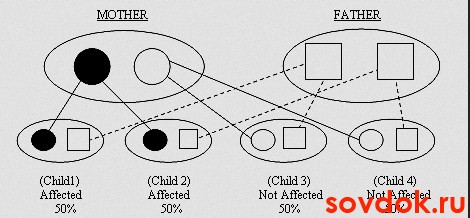
- синдромальных форм такого состояния, как
гиперинсулинизм, а это синдромы Сотоса, Беквита-Видемана, Ашера); - врождённые нарушения р-окисления жирных кислот;
- заболевания гликозилирования врождённого характера;
- инсулинпродуцирующие объёмные образования ПЖ.
Лечение ВГИ направлено на восстановление нормального уровня глюкозы в крови на протяжении всей жизни. На данный момент проводить лечение начинают с препарата диазоксид. Кроме того часто используются производные соматостатина. Соматостатин применяется в виде помповой терапии, которая позволяет уменьшить нежелательные реакции и достичь устойчивой физиологической гликемии при использовании минимума препаратов.
Также применяется глюкагон, ка гормон, направленный против выработки инсулина, то есть контринсулярный. Использование этого гормона можно только путём постоянного подкожного введения, поскольку действие его очень коротко.

Исследование и его цели
Проводилось данное мероприятие для изучения особенностей клинического и биохимического характера ВГИ, а также для модернизации методов диагностики и лечения данной патологии.
В исследовании принимали участие 27 детей с подтверждённым диагнозом ВГИ. Возраст детей варьировал от 1 месяца до 10 лет. Из них две трети пациентов проходили обследование впервые.
Обследование всем детям проводилось стандартное:
- мониторинг гликемии;
- проба с голоданием и оценкой уровня инсулина;
- исследование гормонального статуса организма с определением уровня инсулина, кортизола, С-пептида, инсулиноподобного фактора роста;
- тандемная масс-спектрометрия;
- биохимический анализ крови;
- УЗИ органов брюшной полости;
- КТ брюшной полости детям старше года.
Оценка гипогликемического синдрома по его выраженности проводилась по степени потребности в глюкозе, а сам диагноз врождённый
гиперинсулинизмвыставлялся на основании повышенного уровня инсулина в плазме крови выше 2,0 Ед/л.
Когда диагноз был верифицирован, подбиралось медикаментозное лечение. Наиболее часто применялись соматостатины. После чего оценивался эффект терапии как хороший при установлении нормогликемии в трёхдневный срок; как удовлетворительный, если гликемия нормализовалась при сохранении потребности приёма раствора глюкозы перорально; как неудовлетворительный, если требовалось постоянное внутривенное введение глюкозы.
При неэффективности соматостатина или при его непереносимости назначали диазоксид. По истечении трёх дней оценивался эффект.
Полученные результаты
Проявлениями ВГИ , которые встречались наиболее часто являлись:
- вялость;
- набор избыточной массы тела;
- судороги;
- повышение аппетита;
- иногда были: угнетение сознания, апноэ, снижение аппетита.
Степени тяжести синдрома гипогликемии оценивались по необходимости введения раствора глюкозы внутривенно:
- Лёгкая степень. Достигалась при пероральном приёме глюкозы у 12 детей;
- Средняя степень отмечалась у 7 детей при внутривенном введении раствора глюкозы менее 6 мл/кг/мин;
- Тяжёлая степень выявлена у 8 детей при постоянной потребности введения глюкозы более 6 мл/кг/мин.
В биохимическом профиле было обнаружено повышенное содержание АСТ и АЛТ, а также холестерина и триглицеридов. Когда была подобрана терапия, все показатели были приведены к норме.
Успешной консервативная терапия была у 11 детей. При этом не было тяжёлых побочных эффектов от диазоксида и соматостатинани у одного маленького пациента.
Факторы чувствительности к консервативному лечению
Из таких факторов в ходе исследования были выявлены:
- Уровень инсулина;
- Возраст первичных проявлений симптоматики;
- Степень необходимости введения раствора глюкозы внутривенно.
В исследовании было показано, что имеет место поздняя диагностика такой патологии, как врождённый
гиперинсулинизм, хотя выявить патологию в любом возрасте не вызывает никаких трудностей. Диагноз в среднем устанавливается на 2,5 месяца позже от начала проявления первых симптомов болезни. Такая задержка может привести к эпилепсии и задержке психомоторного развития.
Для того, чтобы не пропустить заболевание, необходимо включить измерение глюкозы в крови в стандартный алгоритм обследования в педиатрической практике. Недостаток глюкозы в организме лишает пациента и глюкозы, и альтернативного источника энергии, что приводит к тяжёлым неврологическим расстройствам, так как глюкоза является основным питательным веществом для головного мозга.
Если имеется форма заболевания, которая резистентна к консервативному лечению, применяется хирургические методы воздействия на ПЖ, несомненно, являющиеся травмирующими.Субтотальная панкреатэктомия ведёт к пожизненному использованию пациентом инсулина.
Наблюдение детей с подозрением на ВГИ должно проводиться в специализированных клиниках, а хирургические вмешательства выполняться бригадой опытных операторов.
Вопрос-ответ
Как лечить врожденный гиперинсулинизм?
Лечение врожденного гиперинсулинизма (ГИ). Существует два варианта лечения врожденного HI: медикаментозная терапия и хирургическое вмешательство. Около 50 процентов детей реагируют на медикаментозную терапию, в то время как другой половине требуется хирургическое вмешательство для частичной или почти полной панкреатэктомии.
Чем лечить гиперинсулинемию?
Врожденная гиперинсулинемия – достаточно редкое заболевание, характеризующееся персистирующей гипогликемией и повышенным риском развития нейрокогнитивного дефицита. Диазоксид – единственный одобренный препарат для лечения врожденной гиперинсулинемии.
Кто лечит врожденный гиперинсулинизм?
Дети с диагнозом врожденный гиперинсулинизм (ВГИ) — или с устойчиво низким уровнем глюкозы в крови — получают экспертную оценку, диагностику, лечение и последующее наблюдение в Центре врожденного гиперинсулинизма Детской больницы Филадельфии (CHOP). Мы оказывали помощь детям из 48 штатов и 18 стран.
Как проявляется гиперинсулинемия?
Симптомы заболевания выражаются в постоянном желании сладкой пищи, остром чувстве голода, снижении концентрации внимания, увеличении веса, повышенной тревожности, появлении панических состояний, хронической усталости.
Советы
СОВЕТ №1
Обратитесь к специалисту. При подозрении на врождённый гиперинсулинизм важно как можно скорее проконсультироваться с эндокринологом или педиатром, который имеет опыт в диагностике и лечении этого состояния. Чем раньше будет поставлен диагноз, тем эффективнее будет лечение.
СОВЕТ №2
Следите за уровнем глюкозы. Регулярное измерение уровня сахара в крови поможет вам и вашему врачу контролировать состояние. Это особенно важно в первые месяцы жизни, когда колебания уровня глюкозы могут быть наиболее критичными.
СОВЕТ №3
Обсудите варианты лечения. Лечение врождённого гиперинсулинизма может включать медикаментозную терапию, диету или даже хирургическое вмешательство. Обсудите с врачом все возможные варианты и выберите наиболее подходящий для вашего случая.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание и регулярные физические нагрузки могут помочь в управлении состоянием. Обсудите с диетологом, какие продукты лучше всего подходят для вашего ребенка, чтобы поддерживать стабильный уровень сахара в крови.